

| Remarque : ceci est un travail de
maturité = bac : il a été évalué et jugé
acceptable, c'est -à-dire perfectible. Mais par respect du travail
de l'élève, il apparaît ici tel que rendu au final. Il n'a pas de caution médicale, ou autre, et, bien que cette éléve ait fait un travail acceptable dans le contexte scolaire, il ne peut prétendre être une source fiable destinée notamment aux personnes atteintes ou à leurs proches ! |
Table des matières
|
Et ses nouveaux traitements...
La mucoviscidose, appelée également cystic fibrosis dans les
pays anglophones ou fibrose cystique lorsqu'elle est traduite littéralement,
désigne une maladie récessive autosomique. C'est à dire
qu'elle ne se situe pas sur les chromosomes sexuels et que les personnes bénéficiants
d'un chromosome malade et d'un chromosome sain sont porteuses de la mucoviscidose
mais n'en développent jamais les symptômes. Elle tient son nom
du mucus anormalement visqueux qui tapisse les organes.
Cette maladie est particulièrement d'actualité de nos jours. Il
faut savoir que dans la population blanche, une personne sur 22 est porteuse
de la mucoviscidose25. Cela implique que chez nous, tout un chacun,
vous et moi, avons environ 5% de chance d'être porteurs, ce qui est loin
d'être négligeable. Mais être porteur de la maladie ne signifie
pas en être atteint. En effet, pour qu'un enfant développe cette
maladie, il faut que les deux conjoints soient porteurs et transmettent chacun
leur chromosome muté. Selon un calcul très simple ((1/22)x(1/22))
on arrive à la conclusion qu'un couple sur 500 environ peut potentiellement
transmettre la maladie à ses enfants. Selon schéma (cf. Annexe
1), un couple porteur (dont les deux parents sont en parfaite santé)
a une chance sur quatre de transmettre la maladie à son enfant. Nous
montons donc de 1 personne sur 22 porteuse à 1 personne sur 2000 (=(1/500)x(1/4))
réellement malade. La mucoviscidose est néanmoins la maladie génétique
récessive la plus fréquente en Europe, aux Etats-Unis et au Canada15
Cette fréquence plus élevée que pour d'autres maladies
génétiques permet à la science d'élaborer plus de
nouveaux traitements et cela pour diverses raisons.
La première est une question d'argent. Il y a potentiellement suffisamment
de malades qui iront acheter des médicaments pour que les entreprises
pharmaceutiques débloquent des fonds pour permettre à la recherche
d'en inventer de nouveaux. La seconde est que le nombre de patients permet un
grand nombre d'essais cliniques. Il est plus facile de trouver des « cobayes »
pour tester les nouvelles thérapies. La troisième découle
du fait que les poumons sont un organe touché par la mucoviscidose particulièrement
facile d'accès. Les recherches sur les tous nouveaux traitements par
thérapie génique se sont donc tout naturellement dirigées
vers cette maladie. De nouvelles possibilités foisonnent. Certains disent
que la guérison définitive de la maladie est imminente pendant
que d'autres affirment que cette guérison n'interviendra pas avant longtemps.
C'est pour cette dernière raison que j'ai jugé intéressant
de faire le point et d'observer objectivement où les traitements en étaient
exactement.
Il convient toutefois de rappeler que la liste des traitements évoqués
par la suite n'est pas exhaustive. La génétique étant une
science relativement nouvelle, les possibilités de traitements qui en
découlent sont grandes et de nouveaux projets sortent régulièrement.
Afin de mieux comprendre comment fonctionnaient ces traitements, il m'a parut indispensable de faire en premier lieu une approche de la maladie, de son évolution au cours des années, de ses causes et bien entendu de ses conséquences avant d'en étudier les traitements, qu'ils soient appliqués, en cours d'essais, en projet ou même qu'hypothétiques.
Les livres récents traitants des nouveautés en termes de traitements
de la mucoviscidose étant plutôt rares, souvent dépassés
par la recherche qui fait des progrès réguliers, j'ai essentiellement
utilisé des sources comme internet et des revues scientifiques comme
Sciences et Vie et La Recherche. Cela m'a déjà donné un
bon point de départ. Les articles employant quelque fois un vocabulaire
un peu trop pointu, je me suis dirigé vers des organismes comme la Schweizerische
Geselschaft für Cystiche Fibrose (association suisse pour la mucoviscidose)
et l'Association Française de Lutte contre la Mucoviscidose dont les
documents s'adressent plus à des parents qu'à des initiés.
Pour finir, le personnel du département génétique médical
de l'hôpital universitaire de Genève, le professeur Thierry Rochat
et la doctoresse Isabelle Rochat m'ont apporté quelques derniers éclaircissements.
Le sujet étant intéressant, je m'étais documentée
sur des sujets annexes comme ce qu'est un gène ou le décryptage
du génome mais qui n'avait pas lieu de figurer dans le travail final.
A ce stade, il m'a donc fallut effectuer un tri avant de commencer la rédaction.
Ce tri s'est fait très simplement. J'ai gardé tout ce qui avait
un potentiel pour aider à la compréhension des nouveaux traitements
et j'ai mis les autres de côté. Enfin, lors de la rédaction
elle-même, je lisais tous les documents que je possédais sur un
sujet avant de l'écrire. J'avais ainsi tous les éléments
en tête et je faisais une sorte de compte rendu de ce qui me paraissait
intéressant. Cette façon de faire ne me permettait que difficilement
de citer mes sources au fur et à mesure de la rédaction puisqu'il
ne s'agit pas de « coupé-collé ». Une seule
phrase peut être le compte rendu de trois sources différentes.
Cependant, j'ai tenté tout au long du texte (au moyen de nombres au format
d'exposants) de relier les idées principales à la source la plus
crédible dont elles proviennent.
Aucun traitement ne pouvant être envisagé avant que le diagnostic
de la mucoviscidose ne soit confirmé, il m‘a parut judicieux de
commencer par ce sujet.
Les modes de détections varient selon l'âge du patient lors de
la suspection de la maladie.
Il existe deux types de tests prénataux possibles.
L'amniocentèse, l'examen le plus répandu lors de tests de routine
(trisomie, monosomie,…), se fait aux environs de la quinzième semaine
de grossesse18. La choriocentèse se pratique aux environs
de la dixième semaine de grossesse mais la résolution de l'image
obtenue du caryotype est moins bonne19
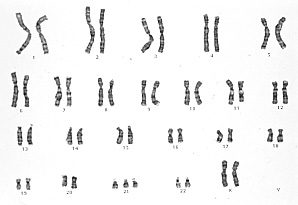
Caryotype d'une
trisomie 21. Image obtenue à partir d'une amniocentèse ou d'une
choriocentèse. Comme on peut le voir, ces examens ne détectent
que les grosses anomalies (comme une trisomie 21) et non les anomalies situées
sur un chromosomes (comme dans le cas d'une mucoviscidose).
Le dépistage prénatal de la mucoviscidose ne se fera qu'en cas
de grosses
présomptions d'une certaine maladie (antécédents familiaux,
signes caractéristiques lors de l'échographie), le médecin
demandera alors une recherche sur le gène. La choriocentèse, permettant
un prélèvement de cellules plus tôt que l'amniocentèse,
sera la technique qui sera employée. La méthode consiste à
prélever des cellules du placenta (l'amniocentèse prélève
des cellules du liquide amniotique, dans lequel baigne le fœtus), à
les faire exploser et à finalement recueillir l'ADN restant. Par des
manipulations complexes et sans grand intérêt à développer
ici, les laboratoires d'analyse parviennent à copier et à démultiplier
cet ADN qui devient alors utilisable. On choisit le gène qu'on veut étudier
(ici le CFTR) et on le dépose sur un gel. Par électrophorèse,
on fait migrer l'ADN du gène préalablement coupé en différentes
parties. Si des parties de cet ADN comporte des mutations (et sont donc malades),
elles se positionneront à un endroit bien précis sur le gel et
pourront ainsi être identifiées comme mutées.
Ces examens ne sont pas sûrs à 100%. Dans le cas de la mucoviscidose,
on recense actuellement plus de mille mutations différentes, certaines
étant spécifiques à des régions géographiques
ou même à une famille en particulier. Dans nos laboratoires, en
Suisse, on testait jusqu'à maintenant les 20 mutations les plus fréquentes
et on devrait passer d'ici peu à l'étude de 31 mutations. Si le
médecin est sûr de son diagnostique et qu'aucune mutation n'est
identifiée, on transmettra le cas à un laboratoire du Colorado
(USA) qui lui propose une analyse de 69 mutations. Si rien n'est détecté,
le cas sera transmis à Berne qui lui examine le gène en entier
et peut détecter toutes les anomalies. Si rien n'est détecté
lors de ce dernier test, l'enfant n'est pas mucoviscidosique. Plus on examine
de mutations, plus le test coûte cher, c'est pour cela qu'on essaie d'éviter
d'avoir recours au laboratoire de Berne25.
De nos jours, un nouveau-né subit automatiquement un test de dépistage pour quatre maladies génétiques : la phénylcétonurie, l'hyperthyroïdie, l'hyperplasie des surrénales et la drépanocytose. La France tente en ce moment même de généraliser le dépistage automatique d'une cinquième maladie : la mucoviscidose14. Les symptômes de la maladie pouvant conduire dans un premier temps à des conclusions autres que la mucoviscidose, le patient ne bénéficie pas immédiatement de tous les soins adaptés. La généralisation de ce test à tous les nouveaux-nés permettrait de prendre immédiatement les dispositions nécessaires au bien-être du petit mucoviscidosique. De plus, il est très simple à réaliser. On prélève cinq gouttes de sang au talon du bébé (une pour chaque maladie). Dans le cas de la mucoviscidose, il s'agit ensuite de doser le taux de trypsine. La trypsine est une enzyme du pancréas se déversant normalement dans l'intestin. Chez les mucoviscidosiques, ce transfert ne peut se faire et la trypsine reste bloquée ce qui entraîne une concentration trop élevée. Si une hypertrypsinémie est relevée, le médecin traitant demandera une recherche des anomalies du gène CFTR20
Test pratiqué sur chaque nouveau-né. Le personnel soignant prélève
quelques gouttes de sang du talon de bébé et le fait analyser.
Ce test permet à présent de savoir si le bébé est
atteint de mucoviscidose
Dans l'enfance :
Le test le plus courant et simple à réaliser est le test de la
sueur. En effet, les enfants atteints de mucoviscidose ont une transpiration
plus salée que la normale, dûe à une concentration trop
élevée de ions chlores et de ions sodiums (Na Cl) qui forment
du sel. Pour effectuer ce test, il suffit de prélever une certaine quantité
de sueur, de l'analyser et d'en mesurer la concentration de chlore. Si cette
dernière est trop élevée, il s'agit alors pour 98% des
cas d'une mucoviscidose. Les 2% restant étant essentiellement dûs
à des erreurs pratiques lors du test. 2% des mucoviscidosiques ont un
test de la sueur normal15. Dans ces rares cas, on prélèvera
des cellules du patient et on fera une recherche sur les gènes (même
procédure que dans les tests prénataux, sauf que les cellules
pourront être prélevées n'importe où sur le patient).
La gravité de la maladie ne dépendra pas de la concentration en
chlore très très élevée ou juste un peu trop élevée15.
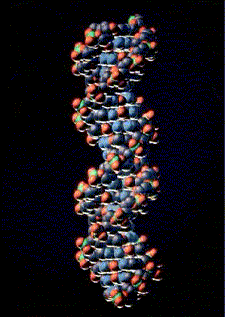
Brin d'ADN double- hélice
Ces longues chaînes d'ADN constituent nos chromosomes. Elles
sont formées par des suites de bases (A T G et C). C'est lors d'une anomalie
dans la suite de ces bases qu'on dit qu'une personne est atteinte de maladie
génétique.Les gènes en général :
Il convient à présent de faire un cadrage général
sur les gènes.
Chaque cellule nous constituant contient un noyau. C'est dans ce noyau que les
chromosomes se trouvent. Notre espèce, l'espèce humaine en possède
46. 23 lui venant de son père et les 23 autres de sa mère (numérotés
de 1 à 22 appelés autosomes, les deux restant étant les
chromosomes sexuels X et Y). Chaque chromosome est en réalité
une chaîne d'ADN. Cette chaîne se compose de quatre bases nommées
arbitrairement A T G et C. Ces quatres lettres s'enchaînent et écrivent
un très long « mot » appelé ADN. Les gènes
sont constitués d'une suite de ces bases28. Entre les gènes
se trouvent des zones où les bases se répètent un plus
ou moins grand nombre de fois et qui varient selon les individus. Pour le moment
les chercheurs n'ont pas trouvé d'utilité à ces zones25.
Dans un gène, chaque suite de trois bases va engendrer, à la suite
d'événements complexes, un acide aminé. Une chaîne
d'acides aminés va se former et cette chaîne sera une protéine.
La protéine sera liée à d'autres éléments
comme des sucres et subira une sorte de « contrôle qualité »
qui déterminera si la protéine est apte à faire ce qu'elle
doit ou non. En effet, il existe plusieurs millions de mutations possibles dans
la chaîne ADN de chaque individu. Ces mutations sont normalement sans
conséquence puisqu'elle ne se trouve en général que dans
une ou quelques cellules du corps, les autres millions de cellules n'ayant pas
cette mutation. Dans le cas d'une maladie génétique, toutes les
cellules du corps contiennent la même anomalie. Le contrôle qualité
est donc indispensable. Il éliminera toutes les protéines contenant
des mutations. Les protéines ayant passé ce contrôle vont
ordonner à l'organisme de constituer tel ou tel canal, organe ou membre10.
Chromosome 7. C'est sur ce chromosome que se trouve l'anomalie qui est responsable
de la mucoviscidose (plus précisément dans la zone montrée
par la flèche).Le chromosome « malade » de la mucoviscidose
est le chromosome 7. Il contient le gène (cf. Annexe 2) qui engendrera
la protéine responsable de la production des canaux qui permettront le
passage de ions chlores d'une cellule à un organe, gène nommé
CFTR. Il existe beaucoup d'anomalies différentes pour la mucoviscidose
(on en recense plus de 1000 aujourd'hui et la liste n'est pas exhaustive) mais
la plus fréquente (dans environ 70 à 80% des cas) est la délétion
de trois bases10.
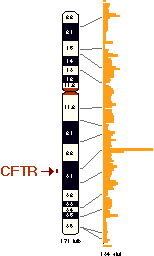
Chromosome 7
| Séquence normale de base : | Séquence d'un mucoviscidosique : | |
| bases | ATC ATC TTT GGT TTG | Isoleucine Isoleucine Phénylalaline Glycine Valine |
| acides aminés | ATC AT. ..T GGT TTG | Isoleucine Isoleucine Glycine Valine |
Il manque trois bases CTT. Il n'y a plus de phénylalaline et donc la protéine est faussée.
Pour toutes les anomalies connues à ce jour sur le gène CFTR,
il en résulte une protéine anormale. Lors du passage de « contrôle
qualité », la protéine anormale va être retenue
dans la cellule (dans le réticulum endoplasmique, précisément)
puis détruite. Toutes les cellules contenant la même anomalie du
gène, aucune protéine, dont le rôle est de fabriqué
des canaux de chlore ne sort de la cellule et ces canaux chlores ne sont pas
produits. Certaines mutations du gène permettent tout de même le
passage de la protéine mais les canaux chlores constitués seront
défectueux et ne permettront pas le passage du chlore.
Une anomalie quelconque sur les deux chromosomes du patient (pas forcément
la même sur les deux) entraîne le développement des symptômes
de la mucoviscidose.
La gravité de la maladie ne dépend pas de l'anomalie. Il a été
observé chez deux frère et sœur ayant la même anomalie,
de grosses différences dans la manifestation de la maladie. Néanmoins,
les médecins s'accordent à dire que la présence de l'anomalie
(deltaF508 sur les deux chromosomes entraîne la plus grave forme de mucoviscidose21.
Tous les animaux (l'homme compris) possèdent une couche de cellules
épithéliales qui tapissent notamment l'intérieur de leurs
organes. Nous limiterons ici sa fonction à permettre le passage d'ions
sodium et d'ions chlores de l'intérieur de l'organisme à l'intérieur
des organes.
Chez un individu sain, les cellules épithéliales possèdent
deux types de canaux situés du côté de l'intérieur
de l'organe. L'un d'eux, le canal CFTR (duquel le gène et la protéine
responsable de sa fabrication tient son nom) libère des ions chlore à
l'intérieur de l'organe et l'autre capte des ions sodium. Ces échanges
permettent au mucus (tapissant chaque organe) produit par d'autres cellules
de rester fluide (95% d'eau) et de s'éliminer naturellement, transporté
par un système ciliaire fixé sur les cellules épithéliales.
Lors d'une mucoviscidose ce premier canal, le canal chlore est soit absent,
soit anormale, ce qui empêche tout mouvement des ions chlore vers l'intérieur
des organes. Notre organisme cherchant toujours un équilibre parfait,
la rétention des ions chlore va entraîner indirectement une absorption
en excès de ions sodium. Il y aura donc formation de sel (NaCl). Le principe
d'osmose veut que la concentration en sel soit égale de part et d'autre
d'une cellule. L'eau contenue dans le mucus va passer à l'intérieur
de la cellule. Le mucus va donc se déshydrater et s'épaissir.
Le système ciliaire ne peut plus faire son travail d'évacuation
et ce mucus épais s'accumule et stagne sur tout le pourtour et dans les
canaux des organes10.
- Le foie :
Outre des fonctions dont il n'y a pas lieu de parler ici, le foie sécrète
de la bile, liquide permettant la digestion des lipides (graisses). Le mucus
des mucoviscidosiques obstrue certains petits canaux, empêchant la circulation
de la bile et donc la digestion des graisses. Les lipides n'étant pas
digérés, ils ne sont pas absorbés par l'organisme mais
restitués tels quels sous forme de diarrhées graisseuses16.
- Le pancréas :
Le rôle du pancréas est de produire des enzymes qui seront, en
temps normal, déversées dans l'intestin et permettront à
la digestion de se faire. Le mucus trop épais empêche les enzymes
de passer dans l'intestin10. La première conséquence
est que la digestion ne se fait pas. Les aliments n'étant en grande partie
pas digérés, l'organisme ne pourra absorber ce qu'il lui faut
de protéines, vitamines et minéraux. En plus de ces carences,
le malade souffrira de dénutrition. Les selles, en plus d'être
graisseuses, seront abondantes, fréquentes, nauséabondes (odeurs
d'aliments non digérés). La deuxième conséquence
est que le pancréas, attaqués par l'excès d'enzyme sera
presque systématiquement détruit21.
- L'intestin grêle :
Lors de la naissance, tout nouveau-né doit expulser une matière
appelée méconium contenue jusque là dans son intestin.
Le mucus peut empêcher ce rejet et entraîner par là une occlusion
intestinale. Plus tard, les aliments n'étant pas digérés,
ils peuvent l'obstruer. Problèmes pouvant entraîner une opération
afin de le dégager15.
- L'appareil reproducteur :
Chez l'homme, les canaux déférents, qui normalement permettent
le passage des spermatozoïdes, sont bouchés. Les spermatozoïdes
ne peuvent pas être expulsés. Chez la femme, un bouchon de mucus
empêche la pénétration du spermatozoïde dans l'utérus,
inhibant ainsi toute fécondation10.
Dans un cas comme dans l'autre, les individus ne sont pas réellement
stériles, le matériel fécondateur est présent mais
ne peut atteindre sont but. Il est donc possible de prélever des spermatozoïdes
et des ovules et de faire une fécondation in vitro. Dans le cas où
le conjoint est porteur de la maladie, il est à présent possible
de faire une sélection des œufs et d'enlever tous ceux contenant
une anomalie du gène CFTR23.
- La peau :
Les glandes sudoripares responsables de la transpiration sont tapissées
de cellules épithéliales (qui s'occupent du transport du sodium
et du chlore). Elles contiennent un excès de sel (le canal du chlore
étant inexistant, il reste emprisonné ce qui indirectement induit
une absorption en excès de sodium Na++Cl-_NaCl = sel). La transpiration
sera donc plus salée que la normale. Les patients se déshydrateront
beaucoup plus vite que la normale10.
- Les poumons (et voies respiratoires) :
Il s'agit sans aucun doute de l'organe le plus touché par la mucoviscidose.
Ce sont les poumons qui entraînent le plus de mortalité pour les
patients atteints23. Comme tous les autres organes touchés,
le mucus encombre les canaux (ici les petites bronches ou bronchioles) engendrant
des détresses respiratoires. Mais les plus gros problèmes liés
aux poumons ne viennent pas que de là. C'est l'organe le plus en contact
avec les bactéries extérieures. Les bactéries contenues
dans l'air vont et viennent dans les poumons. Elles sont théoriquement
détruites par le système immunitaire. Lors de mucoviscidose, elles
sont prises au piège dans le mucus et déclenchent de grosses infections.
Les bactéries les plus fréquentes sont les staphylocoques dorés,
l'haemophilus influenzae et le pyocianique14. Elles infectent les
poumons et les infections peuvent devenir chroniques. Le système immunitaire
les détecte et envoie des cellules dans le but de les détruire.
Ces cellules sont elles aussi engluées dans le mucus et en tentant de
détruire les bactéries endommagent également le tissu pulmonaire.
Ainsi le mucus devient encore plus épais et plus visqueux qu'ailleurs
car, non seulement il ne contient pas assez d'eau, mais il est également
encore épaissit par les bactéries, les cellules du système
immunitaire et enfin de l'ADN de ces cellules et de ces bactéries détruites
qui reste également englué au mucus10.
Le poumon est ainsi quadruplement touché directement ou non par la mucoviscidose :
Directement :
-Les canaux sont bouchés par le mucus.
Indirectement :
-Les poumons sont très souvent touchés par des infections récidivantes.
-Les tissus pulmonaires sont attaqués par le système immunitaire
qui lutte contre les bactéries présentes.
-Le mucus est encore plus épais qu'ailleurs et donc encore plus difficile
à éliminer.
Schéma de mucus, semblable à celui que contiennent les organes d'un mucoviscidosique. On peut observer différents virus, des bactéries, des cellules et des brins d'ADN qui restés englués qui épaississent encore ce mucus, déjà anormalement épais à l'origine.
Avant de passer aux traitements, j'ai jugé utile de retracer brièvement
l'histoire de la mucoviscidose, afin de se rendre réellement compte des
progrès de la médecine.
-Avant 1930 : Les mucoviscidosiques mourraient dans leur première
année de détresse respiratoire, de déshydratation, d'occlusion
intestinale, etc. On ne savait rien de cette maladie.
-1938 : Dorothy Andersen, Université Colombia, autopsie des nourrissons
et des enfants mucoviscidosiques. Elle décrit des symptômes de
la maladie tels que la destruction du pancréas et les anomalies pulmonaires.
-1940 : Des médecins observent que lors de mucoviscidose, des sécrétions
visqueuses bouchent peu à peu l'ensemble des canaux présents dans
les organes. On donne enfin un nom à cette maladie : la mucoviscidose.
-1946 : On commence à se douter de l'origine génétique
de la maladie en étudiant l'hérédité de cette maladie
dans les familles touchées. On suppose alors qu'il s'agit d'une anomalie
récessive d'un gène.
-1953 : Vague de chaleur à New-York. Les enfants atteints de mucoviscidose
se déshydratent beaucoup plus vite que les autres. On observe que leur
sueur est anormalement salée. Durant les prochaines années, les
chercheurs tenteront d'en déterminer la cause. Dans l'immédiat,
on met cette nouvelle information à profit en élaborant le premier
test de dépistage : le test de la sueur. Les malades ont une espérance
de vie qui ne dépasse pas 5 ans.
-Jusque 1980, on étudie tous les faits cliniques qui paraissent découler
de cette maladie. L'espérance de vie augmente avec les nouveaux traitements
proposés pour pallier à ces symptômes.
-1980-85 : Localisation du gène responsable sur le chromosome 7.
On remarque qu'un dysfonctionnement des canaux chlores est responsable du mucus
visqueux. L'espérance de vie est d'environ 10 ans.
-1989 : Lap-Chee Tsui, de l'hôpital des enfants de Toronto, isole
le gène responsable du CFTR. Il trouve que la plupart des mucoviscidoses
sont dues à la disparition d'un acide aminé (mutation nommée
deltaF508).
-1990 : On confirme cette découverte en introduisant in vitro le
gène normal sur des cellules mutées et on constate que les ions
chlorures circulent librement.
-1992 : Première production de souris muco-transgénique afin
de mieux étudier les thérapies possibles. L'espérance de
vie atteint presque 20 ans.
-1995 : Essais de premières thérapies géniques.
-2000 : La pratique de la thérapie génique est interdite1.
-De nos jours, l'espérance de vie des malades atteints environ trente
ans. Les traitements palliatifs continuent à s'améliorer et l'espoir
qu'un jour la thérapie génique guérisse les malades persiste.
De nos jours, plusieurs genres de traitements différents sont proposés. Le point commun de tous ces traitements réside dans le fait qu'aucun n'est capable actuellement de guérir la maladie définitivement. Les premiers traitements utilisés sont appelés palliatifs, c'est à dire qu'ils pallient plus ou moins aux conséquences physiologiques de la maladie.

Séance de kinésithérapie. La kinésithérapeute
ou l'un des parents s'il s'en sent capable aide l'enfant (ici par des tapes
dans le dos) à évacuer le mucus contenu dans ces poumons afin
d'améliorer sa respiration.
C'est la première technique utilisée, la plus ancienne, mais qui est toujours d'actualité. Elle ne s'occupe que des problèmes liés aux poumons, elle est par conséquent complétée par d'autres techniques. Malgré les grandes avancées techniques, elle reste un élément-clé dont dépend la survie du malade. En effet, elle est le seul moyen d'évacuer de manière efficace le mucus qui ne parvient pas à être expulsé de manière naturelle par la toux. La fréquence des séances de kinésithérapie peut varier d'un patient à l'autre et d'une semaine à l'autre chez un même patient. Elle dépend de l'atteinte pulmonaire : chez les sujets peu encombrés, une séance quotidienne peut suffire et chez les patients très fortement encombrés, victimes de crises infectieuses suraiguës ou permanentes (généralement hospitalisés), cette fréquence peut aller jusqu'à quatre séances quotidiennes16. Une séance de kinésithérapie consiste à aider le malade à augmenter le volume d'air rejeté et, par quelques pressions exercées au bon endroit, à favoriser la mobilisation des sécrétions bronchiques. La séance peut être perçue comme une séance de diagnostique, de surveillance de la quantité expulsée et de la capacité à éliminer l'encombrement. Ce sont ces séances qui détermineront le besoin d'en augmenter ou d'en diminuer la fréquence.
la DNAse

Une forme d'aérosol. Ces machines permettent aux mucoviscidosiques d'inhaler
des enzymes ou des médicaments qui parviendront directement aux poumons
et aideront à l'élimination du mucus.
Depuis 1994, l'industrie pharmaceutique produit une nouvelle enzyme (la DNAse) qui liquéfie le mucus en l'hydrolysant14. L'enzyme est inhalée par le patient et parvient jusqu'au mucus des poumons. Dans ce mucus, l'enzyme hydrolyse les brins d'ADN longs et collants que contenaient les cellules à présent mortes. L'enzyme brise les liaisons entre les bases constituantes de L'ADN, c'est ce procédé qui est appelé hydrolyse23. L'inhalation de cette enzyme se fait par le biais d'aérosols. L'inhalation dure environ 30 minutes. De nouveaux produits devraient arriver sur le marché d'ici peu. Ils permettront une inhalation en 15 minutes et auront l'avantage d'employer un matériel réutilisable14. La prise de cette enzyme DNAse une à deux heures avant une séance de kinésithérapie permet une meilleure évacuation des bronches, car le mucus est un peu moins visqueux.
L'antibiothérapie ne s'occupe que des problèmes liés à la présence de bactéries dans le mucus. On ignore encore pourquoi certaines bactéries sont particulièrement spécifiques aux mucoviscidosiques. Les bactéries les plus présentes et malheureusement également les plus infectieuses sont les staphylocoques dorés et les pyocianiques17.

Bactéries pseudomonas sur les tissus pulmonaires
La bactérie pseudomonas qu'on voit ici sur des tissus
pulmonaires est l'une des bactéries qu'on retrouve souvent lors de mucoviscidose.Tous
les trois mois, le médecin prescrit un examen des crachats rejetés
par le patient appelé ECBC (Examen CytoBactériologique des Crachats).
Les crachats sont analysés, permettant de détecter une éventuelle
infection bactériologique. En cas de petite infection, des antibiotiques
par voie orale seront prescrits16.
Maintenant, la plupart du temps, la prise de ces antibiotiques se fait par inhalation,
peu après la séance de kinésithérapie. En effet,
c'est à ce moment-là que les bronches et bronchioles seront les
moins encombrées, permettant à l'antibiotique d'agir sur un maximum
de surface. En cas d'infection plus grave, le patient sera hospitalisé
afin d'administrer l'antibiotique par voie veineuse. Malheureusement, les bactéries
deviennent de plus en plus résistantes à ces antibiotiques. Les
doses injectées doivent donc être plus concentrées. L'antibiotique
très concentré « brûle » peu à
peu les vaisseaux sanguins par lesquels il transite, obligeant le personnel
soignant à trouver sans cesse de nouvelles voies. L'antibiothérapie
a joué un grand rôle dans la prolongation de l'espérance
de vie des malades. Mais, malgré tout, les bactéries endommagent
les poumons irrémédiablement et finissent généralement
par coloniser les poumons ce qui cause environs 90% de la mortalité due
à la mucoviscidose10.
La pratique régulière d'un sport est également dans le cas de la mucoviscidose considérée comme une thérapie. Des activités sportives aideront le malade à tousser et à se débarrasser des sécrétions qui encombrent ses poumons. Des exercices réguliers le fortifieront et la respiration sera améliorée21.
La prise de ces enzymes est indispensable à la croissance d'un petit malade. Les enzymes du pancréas ne pouvant atteindre les intestins, les aliments ne sont pas digérés naturellement ou que très partiellement. Les enzymes sont présentées sous forme de gélules et doivent être prises avant, voir pendant les repas. Elles remplaceront les enzymes produites par le pancréas et la digestion se fera normalement. Cette thérapie est très importante car c'est la seule proposée de nos jours qui permette de pallier aux problèmes digestifs liés au pancréas21.
En dernier recours, une greffe peut être envisagée.
Néanmoins, elle pose beaucoup de problèmes. D'abord les patients
sont souvent trop faibles pour supporter une opération lorsque celle-ci
devient nécessaire à sa survie ou lorsqu'un poumon enfin compatible
a été trouvé. Ensuite, pour que le corps accepte ce corps
étranger que constitue le nouveau poumon, il faut tuer toutes ses défenses,
le rendant par là extrêmement fragile. La personne greffée
aura énormément de mal à se défendre des agressions
extérieures.
Enfin, malgré cette précaution, il n'est pas rare qu'un phénomène
de rejet intervienne et que le corps rejette l'organe étranger23.
Il existe actuellement trois nouvelles thérapies envisageables (autres
que thérapies géniques) qui viseraient à pallier le dysfonctionnement
de la protéine mutée.
La première utilise les autres canaux chlores, indépendants
de la protéine CFTR, qui existent dans les cellules. On espère
parvenir à stimuler le passage des chlorures à travers ces canaux.
Des essais cliniques sont en cours mais les résultats indiquent pour
le moment que cette stimulation ne suffit pas à compenser la perte du
canal CFTR10.
La deuxième reste de nos jours uniquement théorique. Elle repose
sur le fait démontré in vitro que si la protéine CFTR mutée
parvenait à franchir le « contrôle qualité »
(ou le réticulum endoplasmique), elle fonctionnerait assez bien. Il s'agirait
alors de trouver des molécules qui « escorteraient »
la protéine mutée et empêcherait sa destruction. Cette solution
reste théorique car l'on n'a pas encore découvert de molécules
capables de cette « escorte »10.
La troisième ne concerne que les cas où la protéine parvient
à sortir du réticulum endoplasmique (ce qui n'est pas le cas lors
de la présence de l'anomalie -deltaF508) et qu'elle ne permet qu'un trop faible
passage de ions chlores. Il faudrait alors trouver une substance capable d'augmenter
l'activité des canaux mutés mais présents. Malheureusement,
une telle substance n'a pas encore été trouvée10.
Ils sont également très importants. En effet, dans des organes
déjà durement touchés, un simple rhume peut faire des dégâts
considérables. Si le rhume est pulmonaire par exemple, il est fréquent
qu'il engendre une poussée de surinfection à staphylocoque ou
à pyocianique.
Un vaccin nasal contre la grippe, beaucoup plus efficace qu'une injection et
qui protège également contre les otites et un grand nombre d'infections
pulmonaires.
Les nouveautés de la famille des vaccins : Les nouveautés sont :
Virus de la grippe. Ce virus, qui, en temps normal, n'est plus mortel à
l'homme à notre époque, peut créer des ravages sur un patient
déjà affaibli par la mucoviscidose.
Un tout nouveau vaccin anti-pneumocoque. Ce germe est moins pathogène
que le staphylocoque doré, cependant il est souvent présent dans
les bronches atteintes.
Le foie étant également touché par la mucoviscidose, il
faut également se faire vacciner contre les hépatites A et B qui
l'abiment fortement.
Mais l'une des deux grandes nouveautés réside dans l'espoir d'un
nouveau vaccin contre le pyocyanique. Depuis un an et demi- deux ans, des études
sont menées sur environ 600 personnes. Pour l'instant, il est proposé
aux personnes ne souffrant pas encore de pyocyanique, mais s'il donnait de très
bons résultats, il serait proposé à tout un chacun. L'autre
grande nouveauté est la publication dans un journal médical sur
un tout nouveau vaccin anti-staphylocoque doré. Il n'est pour l'instant
pas destiné à la mucoviscidose mais à une autre maladie
dont les staphylocoques sont un très gros problème. On a obtenu
80% de réussite pour ce nouveau vaccin.
La place importante de la vaccinologie va s'accroître au fur et à
mesure des avancées technologiques et probablement aussi dans le traitement
des infections.
Des études sont actuellement menées sur les médicaments
anti-inflammation. Des travaux viennent de démarrer sur des aérosols
d'anticorps qui inhiberaient l'inflammation. Ils donnent de bons résultats
chez l'adulte et le traitement devrait être sous peu appliqué à
l'enfant.
Cependant les progrès se font à petits pas car certains très
bons anti-inflammatoires comme la cortisone sont très mal supportés
à long terme par l'organisme (prise de poids, diabète) et les
médecins rechignent à les prescrire. Des essais d'aérosols
de cortisone, moins dangereux pour l'organisme sont en cours en Europe et aux
Etats-Unis.
Les thérapies géniques ont suscité d'énormes espoirs
chez les personnes touchées par une maladie génétique.
A la différence des autres thérapies « standards »
qui sont employées couramment et qui soignent plus ou moins les manifestations
de la maladie, les différentes techniques de thérapie génique
visent toutes à une guérison complète et définitive
de la maladie.
Comme son nom l'indique, elle agit directement sur les gènes et pose
donc d'énormes problèmes éthiques. Avant 1989, les quelques
médecins et chercheurs qui s'essayèrent à des essais sur
patients furent bien souvent condamnés et rayés de l'ordre des
médecins. Après 1989, les techniques se développant et
l'espoir qu'elles engendraient avec, la thérapie génique fut autorisée.
Très vite, l'enthousiasme retomba. Les quelques protocoles appliqués
sur patients furent très décevants. Les techniques qui donnaient
d'excellents résultats in vitro n'agissaient pas lorsqu'elles étaient
appliquées sur patients. Les chercheurs mirent alors les bouchées
doubles pour améliorer les différentes techniques10.
En 1995, le premier résultat positif fut observé. Deux enfants
« bulles » furent guéris par thérapie génique
(cf. Annexe 3). Malheureusement, c'est jusqu'à maintenant le seul résultat
positif dans le cadre d'une maladie génétique, d'un point de vue
clinique.
Les essais se multiplièrent et en 2000, environs 3000 patients avaient
portés en eux des gènes génétiquement modifiés
(dont environs 75% de cancéreux)4. De grosses sommes ayant été
débloquées pour la recherche, principalement par les entreprises
pharmaceutiques, certains protocoles brûlaient des étapes lors
d'essais et le décès suite à une thérapie génique
de Jesse Gelsinger aux Etats-Unis révéla alors quelques protocoles
frauduleux. Dès lors, la thérapie génique sur patient fut
interdite dans le monde entier et pour une durée indéterminée.
En ce moment même, l'interdiction n'a toujours pas été levée
et selon les dires de quelques médecins, il faudra encore une grosse
amélioration des techniques avant qu'elle ne le soit1.
Il existe à l'heure actuelle beaucoup de protocoles
différents proposés à travers le monde. Néanmoins
la plupart ont en commun de vouloir amener un gène artificiel normal
aux cellules touchées afin de remplacer le gène défectueux.
L'acheminement de ce gène aux cellules nécessite l'aide d'un vecteur.
C'est d'abord la différence des vecteurs employés qui différencient
les techniques employées.
On observa très vite que les meilleurs vecteurs étaient les virus.
En effet leur mode de fonctionnement veut qu'ils s'intègrent naturellement
à la cellule et la force à exprimer leur propre matériel7
génétique. Quel meilleur vecteur pouvait-on imaginer ?
Il existe deux sortes de virus. Les adénovirus dont le matériel
génétique est de l'ADN et les rétrovirus dont le matériel
génétique est de l'ARN.
Un autre type de vecteurs sont les vecteurs synthétiques, à base
d'ADN, de liposomes, de lipides ou de polymères7. 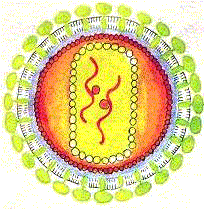
Schéma d'un virus. Les virus sont utiles lors de l'acheminement du vecteur
vers la cellule. Ils sont rendus porteurs (par des manipulations génétiques)
du gène sain CFTR. Ils s'intègrent naturellement à la cellule
et les forcent à lire leur propre matériel génétique
et par conséquent le gêne CFTR sain.
Les vecteurs viraux ont été les premiers à être
utilisés. Ils s'intègrent aux noyaux de la cellule et « forcent »
la cellule à exprimer leur propre matériel génétique
(ADN ou ARN). Bien entendu, les virus ne pouvaient être employés
tels quels. Il fallut d'abord leur enlever le matériel génétique
connu pour déclencher la maladie dont ils sont responsables. Ainsi ils
sont rendus inoffensifs. Il fallut ensuite tenter d'apporter des modifications
visant à réduire la réponse immunitaire de notre organisme
face à l'introduction de ces virus. Malheureusement, nous n'avons pas
encore été capable de bien limiter cette réponse face au
virus et la plupart des cellules modifiées sont repérées
et rapidement détruites. Enfin, bien entendu, il faut introduire le gène
médicament dans le matériel génétique du virus4.
Le premier problème est qu'il faut insérer des milliers de bases
pour qu'un seul gène soit exprimé par la cellule. Il faut donc
que le vecteur ait la capacité d'en contenir suffisamment.
Le second est que le gène ne peut pas être inséré
tel quel. Il faut lui ajouter différentes molécules pour lui permettre
d'être exprimé par la cellule qui le reçoit. Cela pose un
problème de régulation de l'expression du gène. En effet,
les cellules modifiées expriment ce gène en continu alors que
ce n'est pas le cas dans une cellule normale.
Il faut également que le virus soit spécifique aux cellules qu'on
veut atteindre. Des travaux sont actuellement en cours visant à modifier
l'enveloppe des virus afin qu'ils ne puissent s'intégrer qu'à
certaines cellules. Ces travaux n'ont pas encore donnés de résultats
positifs : les virus dont l'enveloppe est modifiée ne parviennent
plus à s'intégrer à la cellule10.
Les vecteurs viraux actuels sont encore loin d'être au point. Les différentes
expériences ont montré que les chercheurs n'ont pas encore réussi
à vaincre les quatre principales difficultés : le ciblage
des cellules, le contrôle des effets secondaires, l'efficacité
du transfert et la réponse immunitaire.
Un dernier problème doit être évoqué : lorsqu'un
virus en rencontre un autre, ils échangent une partie de leur matériel
génétique.
Si un vecteur (désactivé) rencontrait un autre virus, il pourrait
réactiver le virus et ainsi lui rendre son caractère pathogène.
Ce dernier point exclu l'emploi de virus tels que le VIH qui est pourtant extrêmement
efficace7.
Les différences entre rétro- et adénovirus sont que les
rétrovirus ne touchent que les cellules en cours de division ce qui limite
beaucoup leur action et ensuite qu'ils ne sont capables de transporter que 8000
bases alors que les adénovirus peuvent en transporter 350007. Malgré
cela, les rétrovirus sont en général préférés
aux adénovirus. D'abord d'un point de vue clinique, ils sont à
l'origine d'infections moins graves, comme le rhume. Puis de part leur fonctionnement :
les rétrovirus transportent de l'ARN. Lorsqu'ils s'intègrent à
la cellule, leur ARN est naturellement transcris dans l'ADN même de la
cellule. Alors que le matériel génétique des adénovirus
ne s'intègre jamais entièrement à celui de la cellule.
Les rétrovirus laissent ainsi espérer une expression du gène
sain à plus long terme25.
En plus de ces différents problèmes, une grosse production de
ces virus impose de lourdes contraintes de sécurité. C'est donc
tout naturellement que les recherches se sont tournées vers d'autres
vecteurs moins dangereux.
Ils sont à base de liposomes, lipides ou polymères. Ils ont l'avantage, en plus de ne pas poser de problèmes pathogènes et de réponse immunitaire, de pouvoir contenir beaucoup plus d'ADN que les virus et leur production est simple et sûr. Etant donné qu'il faut des milliers de gènes pour qu'un seul soit exprimé, c'est un gros avantage par rapport aux virus qui ont une capacité beaucoup plus limitée. Le problème est que l'expression du gène transféré est encore plus mauvaise que dans le cas des virus, il faut compter des centaines de milliers de gènes par cellules cibles pour qu'un seul soit exprimé. Cette concentration pose des problèmes de toxicité. Des travaux sont en cours pour comprendre la raison de ce faible rendement et éventuellement de l'améliorer4.
Les techniques diffèrent aussi qu'elles soient employées in vitro
(les cellules malades sont prélevées, le gène médicament
est injecté in vitro et les cellules saines sont réinjectées
aux patients), in vivo (le gène médicament est véhiculé
par le sang ou par les voies respiratoires jusqu'aux cellules malades) ou in
situ (le gène médicament est directement injecté dans les
cellules malades du patient).
- Les protocoles in vitro, ou ex vivo, impliquent d'abord qu'il n'y ait qu'une
petite zone de cellules à prélever. Il est en effet impossible
à l'heure actuelle de prélever toutes les cellules épithéliales,
par exemple. Ensuite, ils nécessitent des cellules faciles d'accès
et dont on connaît la position exacte dans le corps : on peut difficilement
prélever des cellules dont on ne sait pas où elles se trouvent23.
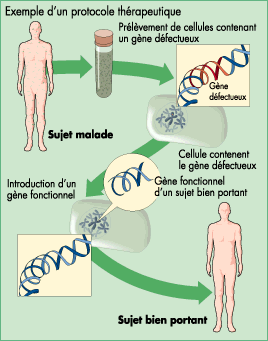
Exemple d'un protocole de thérapie génique ex vivo. Des cellules
malades du patient sont prélevées. A l'aide de vecteurs, on introduit
le gène sain à l'intérieur des cellules et on les réintroduit
dans le patient.
-Les protocoles in vivo nécessitent des vecteurs qui ne s'intègrent
qu'aux cellules malades (cellules cibles) et cela pour deux raisons. La première
est que si le vecteur s'intègre dans n'importe quelles cellules, les
cellules cibles risquent de n'être pas touchées ou que trop insuffisamment
pour qu'il y ait un effet quelconque. La deuxième est qu'il est interdit
de modifier les cellules germinales (cellules reproductives : ovules et
spermatozoïdes), il ne faut donc pas que les vecteurs s'y intègrent.
-Les protocoles in situ impliquent, comme pour les ex vivo, un accès
aux cellules à traiter facile et la connaissance de leur emplacement.
Un problème reste récurrent à toutes ces techniques : les cellules sont renouvelées naturellement tous les trois mois. En cas de réussite de thérapie génique, il faudrait donc envisager une administration trimestrielle de ces vecteurs23. Ce qui occasionne une contrainte pour les patients ainsi qu'un traitement très coûteux. Pour y remédier, il faudrait atteindre les cellules souches qui produisent toutes les autres et sont la cause du renouvellement cellulaire. Malheureusement, on ignore encore leur emplacement précis dans tout le corps. Et même si ce problème est résolu, il reste que ces cellules, probablement recouvertes d'autres cellules, seront certainement très difficile d'accès pour les vecteurs ou en vue d'un prélèvement23.
La thérapie génique de la mucoviscidose ne peut être envisagée dans une optique ex vivo ou in situ : les zones touchées sont trop étendues. Il ne reste donc que la perspective d'une thérapie in vivo. Elle n'a été envisagée que par rapport aux problèmes pulmonaires. En effet, c'est la région touchée par la mucoviscidose qui engendre la majorité de la mortalité. Si la thérapie génique a pu être envisagée pour soigner la mucoviscidose, c'est qu'elle touche un grand nombre de personne (les maladies génétiques orphelines ont peu de chance d'intéresser suffisamment les entreprises pharmaceutiques pour débloquer des fonds) et que la région pulmonaire est très facile d'accès (par voie aérienne). Les expériences menées in vitro ont démontré dès 1990 que l'injection de l'ADN codant la protéine CFTR normale dans les cellules malades de l'épithélium pulmonaire corrigeait les anomalies. Dès lors, les recherches se sont dirigées vers la découverte d'un vecteur adapté. Les rétrovirus ont été jugés les plus adaptés. En effet, ils ne sont que très peu pathogènes chez l'homme (responsable du rhume ou de rhino-pharyngites) et ont l'énorme avantage d'avoir une « attirance » naturelle pour l'épithélium respiratoire. Ils peuvent donc être employés en aérosols. Des essais sur animaux ont débuté. Le premier s'est réalisé, avec succès, sur une souris. Après injection de l'adénovirus, les cellules de ses poumons ont fabriqué la protéine CFTR normale pendant plusieurs semaines. Entre 1992 et 1994, les chercheurs ont poursuivis ces tests in vivo sur des singes et des rats. Ils ont montrés que les vecteurs administrés par voie aérienne étaient capables de transférer le gène CFTR sain sans engendrer d'effet secondaire et sans diffuser vers d'autres organes. La protéine CFTR a même été produite par les cellules touchées pendant plus de trois mois10.
Le premier essai clinique a été fait en 1993 sur six patients,
aux Etats-Unis. Il faut savoir qu'une thérapie génique se doit
de suivre trois étapes : la Phase I consiste à inoculer une
minuscule dose de vecteurs et de surveiller les effets secondaires (sans vérifier
les fonctions curatives du traitement), si aucun effet secondaire n'est relevé,
on passe à la phase II. Elle consiste également à injecter
une petite dose de vecteurs et cette fois-ci d'observer ses fonctions curatives
sur le patient. Si le test est concluant, la phase III visera à guérir
le patient en injectant la bonne dose de vecteurs.
La phase I a donc démarré. Les médecins ont inoculé
une petite dose de rétrovirus au niveau nasal de ces six patients. L'un
d'eux a développé une inflammation suite à une forte dose
de vecteurs et les autres ont prouvé l'innocuité du traitement
à dose modérée. Les médecins sont donc passés
à la phase II et leurs résultats convergent à ce que l'on
a observé à Genève lorsqu'on a également fait ce
test (en 2000, juste avant que la thérapie génique soit déclarée
prohibée). Des adénovirus ont à nouveau été
inoculés dans les cellules épithéliales du nez.
On a alors observé chez quelques patients un rétablissement de
la production de la protéine CFTR par environ 10% des cellules (suffisamment
pour permettre au mucus de se liquéfier dans les poumons)10.
Malheureusement cette amélioration ne fut pas observée chez tous
les patients (à Genève, seul 1 sur quatre en bénéficia)
et son effet n'est resté que très temporaire, les cellules ont
produit la protéine pendant environ 1 heure24. Les cellules
immunitaires avaient rapidement localisé les cellules et les avaient
détruites. Lorsque l'essai fut renouvelé sur ce patient, son organisme
avait développé des anticorps et aucun effet ne fut observé24.
L'interdiction de pratiquer de la thérapie génique est intervenue
à ce moment-là et il n'y eut plus d'essais cliniques.
Mais même si les vecteurs parvenaient à correctement s'intégrer,
malgré la réaction immunitaire, le traitement devrait être
renouvelé tous les trois mois et le patient deviendrait très vite
résistant à ces virus. La solution à ce problème
serait d'injecter les vecteurs dans les cellules souches, afin que la correction
soit permanente. Malheureusement, celles des poumons n'ont pas encore pu être
localisées.
Les thérapies géniques qui ont vu le jour après l'an 2000
n'ont pas pu être mises en pratique et leur description reste donc encore
entièrement théorique.
Dans le cas de la mucoviscidose, deux thérapies semblent intéressantes.
- La première (appelée SMaRT) garde les mêmes problèmes
que les autres en terme de transfert car elle nécessite également
un vecteur. Elle est une avancée car elle permettrait de réguler
l'expression du gène. En effet, toutes les autres thérapies géniques
inséraient le gène médicament n'importe où dans
le matériel génétique des cellules malades. Il lui fallait
donc un système complexe pour faire en sorte qu'il soit exprimé.
Il était par conséquent exprimé en continu, ce qui n'est
pas naturel. Cette thérapie propose de résoudre ce problème.
Dans cette technique de thérapie, le gène parviendrait à
s'insérer exactement au bon endroit dans l'ARN à la place du gène
malade et non en plus du gène malade, comme dans les autres styles de
thérapies géniques. La cellule le reconnaîtrait donc comme
partie intégrante de son patrimoine génétique et la régulation
serait faite naturellement par la cellule. De plus, le fait que le gène
soit à sa place naturelle éviterait qu'il désorganise un
gène en s'insérant n'importe où (comme c'est le cas dans
les autres thérapies). C'est un pas en avant de plus mais les mêmes
autres problèmes se posent toujours6.
- La deuxième, qui reste en projet pour le moment bien que plusieurs
équipes de recherche y travaillent déjà, propose de créer
un chromosome humain entièrement artificiel. Cela permettrait une meilleure
expression du gène qui serait alors contrôlé par ses propres
séquences régulatrices3. Mais, malgré le déchiffrage
du code génétique, il reste encore beaucoup de points obscurs,
notamment ces longues séquences de bases répétitives entre
les gènes qui, pour l'instant sont considérées comme inutiles
et varient d'une personne à l'autre.
Ainsi, malgré la vague d'enthousiasme qu'elle a soulevée à
ses débuts, la thérapie génique ne répond pas encore
de manière efficace aux espoirs de guérison qu'elle a suscité.
Il existe différents problèmes éthiques qui se posent
dans les domaines touchant à la mucoviscidose.
La question à se poser est, serait-il correct de proposer à des
parents porteurs d'un gène muté le test de dépistage s'ils
ont de toute façon l'intention de garder l'enfant ? La réponse
est discutable. D'un côté, certain argumenteront en disant qu'ainsi
les parents peuvent se préparer correctement à tout ce qu'ils
subiront, mieux s'informer dès le départ, apprendre les gestes
de kinésithérapie, etc. D'un autre côté, d'autres
poseront la question de savoir si les parents prévenus accueillent un
enfant dont l'espérance de vie ne dépasse pas à l'heure
actuelle 30 ans de la même façon qu'un autre. Savoir qu'on porte
un enfant anormal peut provoquer un phénomène de rejet de la part
de la mère. L'enfant pourrait-il être ainsi désavantagé
avant même sa naissance ?
De plus les tests ne peuvent être catégoriques lorsqu'ils affirment
qu'ils sont négatifs. Les parents « trompés »
par le test peuvent se sentir bafoués, trompés par la médecine
moderne et y devenir méfiants alors que leur enfant mucoviscidosique
a grand besoin de la médecine pour survivre.
La thérapie génique en général :
Les trois autres problèmes éthiques traités ici ne concernent
que la thérapie génique.
Le premier problème concerne l'éthique des médecins. En
effet, suite à la mort d'un patient traité par thérapie
génique, on découvrit que bien souvent, le protocole des tests
standards n'était pas respecté et que des tests cliniques étaient
appliqués sans passer par les phases I et II. Des médecins mettaient
en danger la vie de leurs patients. Cela a mené à l'interdiction
de pratiquer la thérapie génique sur patient1.
De là découle le deuxième problème posé,
à savoir que même si les pays ont théoriquement acceptés
l'arrêt de la thérapie génique, rien ne dit que la thérapie
génique n'est plus appliquée dans des pays plus laxistes que les
nôtres ou même chez nous, mais de manière totalement frauduleuse.
Les médecins étant de toute manière en totale illégalité,
il est possible qu'ils se laissent emporter mettant la santé de leurs
patients en plus grand danger encore5.
Le troisième problème vient du fait que nos connaissances sur
la génétique ne sont pas encore complètes, notamment sur
les virus. Le fonctionnement d'un virus n'est pas encore connu en tous points.
Par exemple, ne serait-il pas possible qu'un virus régulièrement
utilisé sur un patient comme vecteur ne devienne pas tout à coups
résistant et redevienne pathogène. Comment dans ce cas faire pour
le retirer de l'organisme ? Comment faire pour éviter une épidémie
provoquée par ce virus muté, comment le contrôler5 ?
Bien que la thérapie génique germinale soit la plus discutée,
la thérapie génique somatique l'est également. L'argument
positif est bien évidemment qu'elle est la seule, pour le moment, à
proposer la guérison définitive d'une personne atteinte d'une
maladie génétique incurable. Les points négatifs sont que
pour l'instant, nous ne savons pas modifier directement le gène malade.
Nous nous contentons d'apporter un gène en surnombre qui peut s'insérer
n'importe où dans notre génome. On ignore encore quelles conséquences
physiologiques exactes ces traitements pourraient impliquer. Ne pourraient-il
pas endommager un gène qui fonctionnait bien auparavant ?
Bien entendu, le point éthique qui soulève, à l'heure
actuelle, le plus de polémiques est la thérapie génique
germinale.
La différence entre germinale et somatique tient dans le fait que la
thérapie germinale vise à modifier les cellules reproductrices
afin que les descendants d'un malade ne soient plus porteurs de la maladie alors
que la somatique évite soigneusement toutes ces cellules. Les points
positifs sont que premièrement, elle évite la transmission d'une
maladie et évite ainsi toutes les dépenses et les risques impliqués
dans les diverses thérapies palliatives ou géniques somatiques.
Deuxièmement, elle permettrait d'éradiquer certaines maladies
génétiques en empêchant leur transmission.
Les points négatifs sont bien plus nombreux que dans les autres problèmes
évoqués.
Premièrement, ce type de thérapie ouvrira la porte aux modifications
du génome humain pour des raisons autres que médicales, où
fixerait-on la limite ? Elle risque de dériver vers des buts qui
seraient plus de subordination ou d'amélioration de la race humaine.
Deuxièmement, comme la thérapie génique germinale implique
des embryons, elle utilisera des sujets n'ayant pas consenti aux recherches
pratiquées sur eux. Troisièmement cette technique est très
chère est risque donc d'impliquer la création de groupe sociaux
favorisés « sans défauts » alors que les
moins riches n'en bénéficieront pas, ce qui agrandirait encore
le fossé existant déjà entre les classes sociales aisées
et les défavorisées. Enfin, quatrièmement, il existe un
droit propre à chaque individu d'hériter d'un patrimoine génétique
inviolé. Bien entendu la thérapie génique germinale violerait
ce droit. C'est pour toutes ces raisons que la thérapie génique
germinale est pour le moment interdite engendrant des frictions entre les médecins
dont le but est de créer le vecteur le plus puissant possible afin qu'il
touche le plus de cellules possibles (avec le risque de toucher les cellules
germinales) et les comités de contrôle qui doivent limiter la puissance
de ces vecteurs (afin d'éviter à tout prix de toucher les cellules
germinales).
Après toutes ces informations, il convient à présent de faire un bref résumé de tous ces traitements.
Le premier point à retenir, c'est qu'à l'heure actuelle, seules
les thérapies palliatives soignent les patients. Lors d'un traitement,
ces thérapies s'associent. L'une sans les autres ne serait que peu utile.
Ainsi une avancée dans un domaine améliore les autres. Par exemple,
la découverte de l'enzyme DNAse a permis une meilleure expectoration
durant les séances de kinésithérapie. Par conséquent,
les bronches ont été mieux dégagées, permettant
aux anti-inflammatoires et aux antibiotiques d'atteindre plus de zones et d'augmenter
leur effet.
Malheureusement, pour le moment, les traitements, qui ont déjà
beaucoup progressé, n'empêchent pas à long terme la maladie
de tuer. On parvient à pallier par un apport extérieur d'enzyme
presque tous les problèmes (essentiellement intestinaux) sauf les problèmes
pulmonaires. Au fil des années, ils augmentent et l'état des poumons
se détériore. Les tissus sont détruits par les cellules
immunitaires et les bactéries colonisent les poumons et deviennent résistantes
aux antibiotiques, entraînant ainsi la mort du patient.
La thérapie génique, elle, promet une guérison de la
maladie. Tous les problèmes de vecteurs qu'elle connaît actuellement
l'ont empêchée de tenir ses promesses. Comme vu plus haut, la technique
de base, la théorie est connue mais la pratique laisse encore beaucoup
à désirer. Les vecteurs ne sont pas assez puissants pour atteindre
suffisamment de cellules, pas assez spécifiques. Le gène ne s'intègre
pas encore bien à la cellule, l'empêchant de lire le gène
médicament que les vecteurs transportent. Et même quand ce problème
est résolu, le système immunitaire reconnaît la cellule
« infectée » par le vecteur et la détruit.
Quand bien même tous ces problèmes seraient résolus, les
cellules qu'on parvient à atteindre pour le moment sont renouvelées
tous les trois mois. Il faudrait alors localiser les cellules souches qui sont
à la base du renouvellement cellulaire. Ainsi les cellules épithéliales,
qui sont faites sur le même modèle que les cellules souches de
l'épithélium, contiendraient le gène CFTR normal, permettant
alors réellement une guérison définitive. Malheureusement,
ces cellules souches n'ont pas encore été localisées et
sont probablement très difficiles d'accès, ce qui posera à
nouveau les même problèmes de vecteur.
Les inconnues de la mucoviscidose :
L'un des points relatifs à l'ensemble des domaines touchant les traitements
de la mucoviscidose est qu'il existe encore de grandes zones d'ombre que les
chercheurs ne parviennent pas encore à maîtriser. Par exemple,
on sait que les poumons d'un enfant mucoviscidosique qui n'est pas encore né
ont déjà des zones inflammées alors qu'ils ne sont pas
encore au contact des microbes. Cela implique l'existence d'un réel problème
de dérèglement de l'inflammation dans la mucoviscidose mais qu'on
ne peut pas encore expliquer. Cela implique une grande question, la protéine
CFTR possède-t-elle d'autres fonctions encore inconnues de l'homme ?
Un autre fait inexpliqué est le cas de ce malade mucoviscidosique souffrant
d'infection pulmonaire chronique. A la suite d'un cancer, il commence un traitement
à base de chirurgie, radiothérapie et chimiothérapie. A
la suite de quoi ses fonctions respiratoires s'améliorent et l'infection
pulmonaire disparaît. Simple coïncidence ? Peu probable mais
encore inexpliqué.
Nous savons également que la population européenne est la plus
touchée par la mucoviscidose, un enfant sur environ 3500 est touché
par la maladie chez nous, contre un sur 15000 dans les pays orientaux et africains.
Bien sûr le mélange des cultures fera certainement en sorte tôt
ou tard de mettre tout le monde sur un pied d'égalité. Reste que
pour le moment la mucoviscidose touche géographiquement beaucoup plus
certaines régions du monde que d'autres et nous en ignorons la cause.
La question qui se pose à présent est la suivante. Quelle est
la thérapie la plus avantageuse à l'heure actuelle pour les patients ?
La thérapie génique est le seul espoir de guérison offert
aux patients. Malgré cela, de mon point de vue, il ne faut pas négliger
la recherche dans les thérapies plus traditionnelles. Bien entendu, elles
ne permettront sans doute jamais de guérir le patient définitivement.
Malgré tout, elles proposent à l'heure actuelle les seuls traitements
thérapeutiques pour les patients mucoviscidosiques. Il ne serait pas,
à mon avis, pertinent d'axer toutes les recherches sur la thérapie
génique quitte à mettre les autres thérapies de côté.
La thérapie génique a encore beaucoup de progrès à
faire avant que ses traitements soient réellement efficaces et puissent
être proposés dans un cadre général aux patients.
Par conséquent, avant qu'elles ne donnent des résultats satisfaisants
(ce qui est encore hypothétique, il ne faut pas l'oublier), les thérapies
déjà proposées qui n'offrent pas de guérison à
long terme doivent encore être améliorées. Il ne faut pas
oublier que les patients ont généralement une espérance
de vie qui ne dépasse pas trente ans. C'est un progrès énorme
par rapport à ce qu'elle était il y a seulement vingt ans, mais
ce n'est pas suffisant. La recherche dans les domaines d'enzymes, de vaccins,
de traitements antibiotiques doit se poursuivre à tout prix.
L'inverse ne doit pas non plus se produire. Il ne faudrait pas arrêter
les recherches sur les thérapies géniques au bénéfice
des autres sous prétexte qu'une guérison n'est qu'hypothétique
dans le cas de la mucoviscidose et qu'il vaut mieux améliorer les thérapies
déjà existantes afin d'améliorer le bien être des
patients.
Les recherches en thérapies géniques sont importantes pour les
générations à venir et les traditionnelles sont importantes
pour le présent et dans le cas où les thérapies géniques
ne donnent jamais de résultats curatifs pour la maladie de la mucoviscidose.
En résumé, je dirais qu'il faut trouver un équilibre dans
la recherche entre ces deux styles de thérapies. D'un côté
pour ne pas négliger les patients qui sont actuellement atteints de mucoviscidose
et de l'autre pour augmenter les chances de guérison des générations
futures. Les entreprises pharmaceutiques se sont jetées sur les thérapies
géniques et ont immédiatement débloqué des fonds
énormes pour la recherche dans ce domaine. Elles entrevoyaient déjà
les bénéfices non moins énormes qu'elles feraient si les
traitements étaient un jour commercialisés.
Il serait dommage qu'elles négligent par là les autres thérapies
à buts palliatifs qui ont, elles aussi, besoin de grosses sommes pour
continuer à évoluer vers une amélioration des traitements
et donc vers une amélioration de la vie des patients.
L'espérance de vie des malades qui ne dépasse toujours pas trente
ans prouve bien que les traitements de quelques sortes qu'ils soient ont encore
un grand chemin à parcourir. Pour le moment, les seules thérapies
curatives sont les thérapies palliatives. Au cours des précédentes
décennies, les chercheurs ont élaboré de nouveaux antibiotiques,
de nouvelles enzymes, permettant de repousser toujours un plus loin l'issue
fatale à laquelle tout mucoviscidosique est condamné. On arrive
maintenant à pallier les dysfonctionnements de presque tous les organes.
Le seul organe que l'homme n'a pas encore réussi à soigner est
l'organe respiratoire. Bien sûr, il existe des anti-inflammatoires, des
antibiotiques et des vaccins toujours plus perfectionnés. Malgré
tout, les traitements à disposition perdent de leur efficacité
à long terme et les poumons ne parviennent pas à résister
aux différentes attaques dont ils sont la cible. Les poumons sont peu
à peu détruits, entraînant de graves détresses respiratoires
et finalement la mort du patient.
Les thérapies géniques auraient dû être les grandes
sauveuses des victimes de maladies génétiques du XXème
siècle. Malheureusement, les chercheurs ont vite déchantés :
les tests qui donnaient de très bons résultats in vitro n'avaient
quasiment plus aucun effet lorsqu'ils étaient appliqués aux patients.
Afin de se donner une idée juste d'où en sont les nouveaux traitements,
il faut examiner le problème sous deux optiques différentes.
La première s'intéresse aux traitements palliatifs. Ils donnent
de bons résultats et permettent aux malades de vivre en moyenne trente
ans. Ils restent encore très contraignants, les patients étant
obligés d'accorder plusieurs heures hebdomadaires aux traitements qu'ils
subissent, sachant pertinemment que l'effet de ces traitements ne dureront que
très peu de temps. Jour après jour, il devra recommencer toujours
les mêmes gestes et que, malgré tout, son état général
continuera à se détériorer, jusqu'à ce que les symptômes
de la maladie prennent le dessus et le tuent.
La deuxième optique est celle des thérapies géniques. Les
avancées technologiques ont été énormes. Par conséquent,
l'espoir qu'elles donnent un jour un résultat acceptable en terme de
guérison est loin d'être éteint. Malgré tout, la
thérapie génique n'est, à ce jour, en aucun cas un traitement
applicable aux victimes de mucoviscidose. Elle reste un traitement possible
pour les générations futures et c'est pour cela que les recherches
doivent continuer à tout prix, dans l'espoir qu'un jour leurs résultats
guériront les mucoviscidosiques. Il serait bête que les erreurs
de certains qui ont malheureusement entraîné la mort de patients
empêchent la recherche d'avancer.
Malgré tout, il est prouvé que quelle que soit la maladie, le
mental du patient est très important. Par conséquent, les malades
ne doivent pas perdre tout espoir de se voir un jour guéris de cette
maladie.
Qui sait ce que nous réserve l'avenir ?
Cette recherche a été réellement intéressante pour
moi. La génétique m'intéressait déjà (d'où
mon choix d'orientation pour ce travail), mais de découvrir tout ce qu'elle
implique, ses avancées et les questions qu'elles posent m'ont réellement
passionnée.
La mucoviscidose était encore une maladie que je ne connaissais que de
nom et cette recherche a été d'autant plus intéressante
pour moi. J'en découvrais un peu plus sur ses mécanismes à
chaque nouvelle lecture ou rencontre. Le quotidien des patients et de leur famille,
le côté génétique, les traitements possibles et les
énormes contraintes que la maladie impose.
C'est ce genre de recherche qui nous permet de nous rendre compte de la chance
que l'on a de naître en bonne santé et qui donne envie de profiter
chaque jour de cette vie, ne serait-ce que par hommage à tous ces malades
pour qui un simple voyage à l'étranger présente des difficultés
à n'en plus finir.
Documents internet :
Cottier & Guerry, 2000, Génie Génétique et Clonage, :http://www.unifr.ch/nfp37: Thérapie génique
Dr Corinne Turin, 2000, URL :http://www.doctissimo.fr/sante/textes_print/mag2000/0906 Thérapies géniques : une affaire de défense:
- 3 Thierry Pilorge, novembre 2000, Thérapies géniques : du fondamental à la clinique : http://www.cnrs.fr/SDV/therapiegenique.html
- 4 Mars 2002, Thérapie génique URL : http://www.snof.org/maladies/therapiegen.html
- 5 Sandrine de Montgolfier, mai 2000, La thérapie génique humaine : http://www.inserm.fr/ethique/Ethique.nsf
- 6 Jeremy Thomson, janvier 2002, Gene therapy hope for cystic fibrosis : http://www.nature.com/nsu/020101/020101-6.html
Revues :
- 7W. French Anderson, décembre 1998, Thérapie génique :
Introduction à un bilan provisoire, La Recherche N°315
- 8Antoine Kichler et Olivier Danos, décembre 1998, La Transgène
sans l'aide des virus ?, La Recherche N°315
- 9Catherine Ducruet, décembre 1998, Quand Les Entreprises jouent aux
méccano, La Recherche N°315
- 10Michael Welsh et Alan Smith, février 1996, La Mucoviscidose, Pour
La Science N°220
- 11Bernard Prum, octobre 2001, La Recherche automatique des gènes, La
Recherche N°346
- 12Maurice Cassier et Jean-Paul Gaudillière, avril 2001, Un Effet pervers
du brevetage des gènes, La Recherche N°341
Documents fournis par l'association SOS MUCOVISCIDOSE :
- 13Dominique Hubert, janvier 2002, Centres de soins de la mucoviscidose de
l'adulte : portrait de structure, SOS mucoviscidose N°60
- 14Pr Phillipe Reinert, avril 2002, Progrès thérapeutiques, SOS
mucoviscidose N°61
- 15Février 2001, La Mucoviscidose en France, MAJ du 28 février
2001
- 16Février 2001, Fiches techniques, MAJ du 28 février 2001
- 17Odile Laurent-Seguin, août 1999, Un cri d'espoir, Le pré aux
Clercs
Documents fournis par le CMU de Genève :
- 18Département de Gynécologie et Obstétrique, L'amniocentèse,
Division de Génétique Médicale
- 19Département de Gynécologie et Obstétrique, La Choriocentèse,
Division de Génétique Médicale
- 20Marie Louise Briard, Mucoviscidose, 2000, Maladies diverses/Mucoviscidose
- 21Un guide sur la mucoviscidose, Pour les patients et leurs parents
- 22Les maladies récessives autosomiques, Allo-Gènes, centre national
d'information sur les maladies génétiques
Médecins :
- 23Docteur Isabelle Rochat, cheffe de clinique en pneumologie/mucoviscidose
HUGe
- 24Professeur Thierry Rochat, professeur HUGe
- 25Mme Isabelle Bouchardy, laborantine/biologiste au département génétique
médicale HUGe
- 26Mme Monica Gersbach, adjointe-médecin/assistante au département
génétique médicale HUGe
Autres :
- 27Dictionnaire, « Le Petit Larousse illustré »,
2001
- 28Biologie : des molécules aux écosystème, 1997
- 29Dictionnaire, « Le Petit Larousse illustré »,
1996
Images :
Outre les sources citées plus haut, certaines images viennent des sites
internet liés au regroupement « Industries Canada »
URL :http://www.ic.gc.ca
Je tiens à remercier tout particulièrement les professeurs du HUGe Thierry Rochat et Isabelle Rochat pour leur interview ainsi que Monica Gersbach et Isabelle Bouchardy de la division génétique médicale du HUGe pour le temps qu'ils ont réussi à m'accorder malgré un emploi du temps chargé. Nathalie Tafer pour avoir fait une grande partie des recherches avec moi. Et bien évidemment ma mère, Chantal Vieux, et mon grand-père Michel Pfenninger, pour avoir consacré du temps à corriger les fautes que contenait ce document. Je tiens également à remercier François Lombard pour son aide aux recherches et le temps consacré.
Sans oublier Dieu et Bill Gates pour tous les bugs de ses programmes !
Retour à la page des activités Calvin de F.Lo
Retour à la Home page de F. Lombard